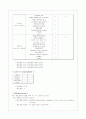
목차
※ 간호사정 ※
◇ 대상자의 건강양상 ◇
◇ 대상자의 건강력 ◇
◇ 신체검진 ◇
◇ Glasgow Coma Scale ◇
◇ Level of consciousness ◇
◇ EKG monitoring ◇
◇ 약물 ◇
※ 심근경색(Myocardiac Infarction) ※
◇ 병태생리◇
1. 개요
2. 원인
3. 임상증상
4. 진단적 검사
5. 치료 및 관리
6. 합병증
7. 예방
※관상동맥 조영술(Coronary Angiography)※
※경피적 관상동맥 성형술※
◇ 대상자의 건강양상 ◇
◇ 대상자의 건강력 ◇
◇ 신체검진 ◇
◇ Glasgow Coma Scale ◇
◇ Level of consciousness ◇
◇ EKG monitoring ◇
◇ 약물 ◇
※ 심근경색(Myocardiac Infarction) ※
◇ 병태생리◇
1. 개요
2. 원인
3. 임상증상
4. 진단적 검사
5. 치료 및 관리
6. 합병증
7. 예방
※관상동맥 조영술(Coronary Angiography)※
※경피적 관상동맥 성형술※
본문내용
d ventilation ; 정해진 양의 가스가 전달되면 흡기가 끝나고 수동적인 호기가 이루어진다. 그 volume 이 전달되는데 압력이 얼마나 걸리느냐에 관계없이 그 양을 전달 따라서 높은 압력으로 폐가 손상되는 것을 방지하기 위하여 안전열람장치 내장 이것은 ARDS처럼 폐가 단단해져 있는 경우에 유용하다. 기도저항이나 폐의 탄력성이 변해도 일정한 tidal volume 제공 흡기 시간은 가스전달속도 조정하여 결정
- Pressure controlled vetilation ; 정해놓은 압력에 다다르면 흡기가 끝나도록 되어 있다. 큰 단점은 gas flow 가 압력과 저항에 따라 영향 받음 따라서 기도저항이 없는 환자에게 적합 보통 30-40 cm H₂O setting
Ventilator setting
TV(Tidal volume) 일회호흡량 ; 일회 흡식, 호식으로 폐내에 출입할 수 있는 기체량 500ml
setting은 보통 체중 1kg 당 10ml
RR(Respiration Rate) 호흡수 ; 일분동안 호흡하는 횟수
setting은 성인 15-20 소아 30회 ABGA상 PCO₂38-42 유지를 목표로 호흡수 조정
FiO( Fraction of inspired Oxygen) ; 산소중독이 생기지 않도록 적당한 농도로 줄 것
ABGA판독을 통하여 PO₂수준에 따라 조절 21-100%
Peak Inspiratory Flow(LPM) ; 흡기시간 결정. 보통 45-50
많이 주면 줄수록 흡기시간이 빨라져 볼륨이 바른 속도로 전달
Peep(Positive end expiratory pressure) 호기말 양압 ; 수동호흡이 끝난 후 폐에 일정한
양압을 주어 폐포의 확장을 유지
Sensitivity ; 보조호흡이나 자발호흡시 가스의 흐름을 유발하는데 자발호흡 시기를 감지하는 능력으로 수치가 작을수록 예민
Alarm - High pressure limit ; 기도내 압력상한선을 정해줌
기침이나 기도가 막힐 때 fighting 일으킬때의 안전장치
Low inspirator prssure ; 기도내 압력의 하안선을 정해주는 안전 장치 폐에 구멍이 나거나 튜브가 새거나 연결이 안되었을 경우
발룬이 샐 때의 안전장치
Alarm은 Peak airway press key로 환자에게 걸리는 압력에 +-10-15 셋트
High respiration rate ; fight 하거나 헐떡거리거나 객담이 차 있을 경우 호흡 횟수를 감시하는 안전장치 35회/min
Ventilation mode
- CMV ( Continuous Mandantory Ventilation ) ; 환자에게 연속적으로 강제호흡을 하는 방식으로 setting된 TV, RR 대로 환자의 능력에 관계없이 인위적인 호흡이 이루어지므로 자발적인 호흡이 없는 환자에게 적당. 호흡시작능력이 있는 환자는 fighting 하게되어 손상을 입게 되므로 환자를 sedation 시켜 자발호흡을 억제한다.
- IMV ( Intermittent Mandantory Ventilation ) ; 자발적으로 숨을 쉬도록 하면서 주기적으로 기계 호흡시키는 것. 기계 환기와 자발 환기를 합하여 적절한 환기. 기계적인 호흡수를 줄여 나가면서 스스로의 호흡을 늘림으로서 weaning 시도
- SIMV ( Synchronized ~~~~~~~~ ) ; IMV mode에서 약간 변화
환자의 자발호흡과 기계설정 호흡 양쪽으로 작동. 자발 호흡에 감지되면 기계가 환기 보조하며 환자의 호흡이 설정된 규정내에서 호흡을 안하면 기기가 호흡을 시킨다. 자발호흡이 감지되도록 sensitivity 가 작동
- CPAP ( Continuous Positive Airway Pressure ) ; 기계 도움없는 자발호흡 동안에 respiration cycle 내내 대기압이상의 pressure 가 유지되도록 하는 것으로 기능적 잔기량을 증가시키는 것. 즉, 자발호흡에 peep 기능이 추가
- PEEP ; hypoxemia 가 산소공급에도 불구하고 교정되지 않고 산소독성위험이 커지는 경우
ex) 60% 이상 산소를 30분이상 공급하는데 PO₂가 50이하일 경우 Positive pressure ventilation 에 Peep 기능추가 --> continuous positive pressure breathing
Weaning
환자가 의존해 있던 기계호흡에서 벗어 나는 것 . ventilator 걸게 한 원인
질병이 안정되거나 좋아지는 것을 봐서 단계게적으로 시행
IMV Mode RR을 줄여 나감 --> CAPA --> 호흡기 제거하고 T-peice 사용하여 ABGA 와 V/S 검사하고 환자가 호흡이 안정되면 EXTUBATION
※실습을 끝마치며※
중환자실 실습을 하는 동안 환자의 수보다 환자의 중증도에 따라 간호해야하는 환자의 수를 나누는 것에 대해 의문을 가졌었다. 그래도 환자의 수가 많으면 간호하는 것이 더 힘들지 않을까 라는 생각이 들었는데, 역시...똑똑한 관리자들이 환자의 중증도에 따라 간호인력을 얼마나 투입해야 하는가의 연구를 하는것에 대해 정말 감사하는 마음을 갖게 했다.
그리고 중증도에 따라 환자를 분리해 간호를 달리 적용해야하는 것에 대한 절실한 필요성을 느끼게 했다.
중환자실은 거의 반응이 없고 누워만 있는 환자들이 대부분이었다. 의식이 있는 환자도 있고 없는 환자도 있지만 대부분은 의식이 없는 환자들이었다. 그래서 솔직히 가는 것이 있으면 오는 반응도 있어야 보람도 느끼고 재미도 있는데, 환자들에게 간호만 해주고 별다른 반응이나 라포(Rapport)형성같은게 없어서 다른 병동보다는 난 별로 매력을 느끼지 못했다.
간호를 하면서 환자들이 회복해서 퇴원하는 모습도 보는것이 좋은데, 잘못하면 중환자실에서는 갑자기 환자가 죽을 수 있기 때문에 겁도 나고, 그런게 슬프기도 했다.
그렇지만 중환자실을 실습하면서 환자의 의식정도의 사정과 기초적인 V/S확인하는 것이 얼마나 중요한 것인지 알게 되었다.
※ 참고문헌 ※
최신 임상간호매뉴얼 현문사, 2003
성인간호학 下2 현문사, 전시자 외, 2001
임상간호학(1) 성인간호학, 대한간호협회, 김조자 외, 1992
- Pressure controlled vetilation ; 정해놓은 압력에 다다르면 흡기가 끝나도록 되어 있다. 큰 단점은 gas flow 가 압력과 저항에 따라 영향 받음 따라서 기도저항이 없는 환자에게 적합 보통 30-40 cm H₂O setting
Ventilator setting
TV(Tidal volume) 일회호흡량 ; 일회 흡식, 호식으로 폐내에 출입할 수 있는 기체량 500ml
setting은 보통 체중 1kg 당 10ml
RR(Respiration Rate) 호흡수 ; 일분동안 호흡하는 횟수
setting은 성인 15-20 소아 30회 ABGA상 PCO₂38-42 유지를 목표로 호흡수 조정
FiO( Fraction of inspired Oxygen) ; 산소중독이 생기지 않도록 적당한 농도로 줄 것
ABGA판독을 통하여 PO₂수준에 따라 조절 21-100%
Peak Inspiratory Flow(LPM) ; 흡기시간 결정. 보통 45-50
많이 주면 줄수록 흡기시간이 빨라져 볼륨이 바른 속도로 전달
Peep(Positive end expiratory pressure) 호기말 양압 ; 수동호흡이 끝난 후 폐에 일정한
양압을 주어 폐포의 확장을 유지
Sensitivity ; 보조호흡이나 자발호흡시 가스의 흐름을 유발하는데 자발호흡 시기를 감지하는 능력으로 수치가 작을수록 예민
Alarm - High pressure limit ; 기도내 압력상한선을 정해줌
기침이나 기도가 막힐 때 fighting 일으킬때의 안전장치
Low inspirator prssure ; 기도내 압력의 하안선을 정해주는 안전 장치 폐에 구멍이 나거나 튜브가 새거나 연결이 안되었을 경우
발룬이 샐 때의 안전장치
Alarm은 Peak airway press key로 환자에게 걸리는 압력에 +-10-15 셋트
High respiration rate ; fight 하거나 헐떡거리거나 객담이 차 있을 경우 호흡 횟수를 감시하는 안전장치 35회/min
Ventilation mode
- CMV ( Continuous Mandantory Ventilation ) ; 환자에게 연속적으로 강제호흡을 하는 방식으로 setting된 TV, RR 대로 환자의 능력에 관계없이 인위적인 호흡이 이루어지므로 자발적인 호흡이 없는 환자에게 적당. 호흡시작능력이 있는 환자는 fighting 하게되어 손상을 입게 되므로 환자를 sedation 시켜 자발호흡을 억제한다.
- IMV ( Intermittent Mandantory Ventilation ) ; 자발적으로 숨을 쉬도록 하면서 주기적으로 기계 호흡시키는 것. 기계 환기와 자발 환기를 합하여 적절한 환기. 기계적인 호흡수를 줄여 나가면서 스스로의 호흡을 늘림으로서 weaning 시도
- SIMV ( Synchronized ~~~~~~~~ ) ; IMV mode에서 약간 변화
환자의 자발호흡과 기계설정 호흡 양쪽으로 작동. 자발 호흡에 감지되면 기계가 환기 보조하며 환자의 호흡이 설정된 규정내에서 호흡을 안하면 기기가 호흡을 시킨다. 자발호흡이 감지되도록 sensitivity 가 작동
- CPAP ( Continuous Positive Airway Pressure ) ; 기계 도움없는 자발호흡 동안에 respiration cycle 내내 대기압이상의 pressure 가 유지되도록 하는 것으로 기능적 잔기량을 증가시키는 것. 즉, 자발호흡에 peep 기능이 추가
- PEEP ; hypoxemia 가 산소공급에도 불구하고 교정되지 않고 산소독성위험이 커지는 경우
ex) 60% 이상 산소를 30분이상 공급하는데 PO₂가 50이하일 경우 Positive pressure ventilation 에 Peep 기능추가 --> continuous positive pressure breathing
Weaning
환자가 의존해 있던 기계호흡에서 벗어 나는 것 . ventilator 걸게 한 원인
질병이 안정되거나 좋아지는 것을 봐서 단계게적으로 시행
IMV Mode RR을 줄여 나감 --> CAPA --> 호흡기 제거하고 T-peice 사용하여 ABGA 와 V/S 검사하고 환자가 호흡이 안정되면 EXTUBATION
※실습을 끝마치며※
중환자실 실습을 하는 동안 환자의 수보다 환자의 중증도에 따라 간호해야하는 환자의 수를 나누는 것에 대해 의문을 가졌었다. 그래도 환자의 수가 많으면 간호하는 것이 더 힘들지 않을까 라는 생각이 들었는데, 역시...똑똑한 관리자들이 환자의 중증도에 따라 간호인력을 얼마나 투입해야 하는가의 연구를 하는것에 대해 정말 감사하는 마음을 갖게 했다.
그리고 중증도에 따라 환자를 분리해 간호를 달리 적용해야하는 것에 대한 절실한 필요성을 느끼게 했다.
중환자실은 거의 반응이 없고 누워만 있는 환자들이 대부분이었다. 의식이 있는 환자도 있고 없는 환자도 있지만 대부분은 의식이 없는 환자들이었다. 그래서 솔직히 가는 것이 있으면 오는 반응도 있어야 보람도 느끼고 재미도 있는데, 환자들에게 간호만 해주고 별다른 반응이나 라포(Rapport)형성같은게 없어서 다른 병동보다는 난 별로 매력을 느끼지 못했다.
간호를 하면서 환자들이 회복해서 퇴원하는 모습도 보는것이 좋은데, 잘못하면 중환자실에서는 갑자기 환자가 죽을 수 있기 때문에 겁도 나고, 그런게 슬프기도 했다.
그렇지만 중환자실을 실습하면서 환자의 의식정도의 사정과 기초적인 V/S확인하는 것이 얼마나 중요한 것인지 알게 되었다.
※ 참고문헌 ※
최신 임상간호매뉴얼 현문사, 2003
성인간호학 下2 현문사, 전시자 외, 2001
임상간호학(1) 성인간호학, 대한간호협회, 김조자 외, 1992
추천자료
 심근경색
심근경색 [성인병]성인병의 등장, 성인병의 위험인자와 성인병 사례1(고지혈증), 성인병 사례2(당뇨병)...
[성인병]성인병의 등장, 성인병의 위험인자와 성인병 사례1(고지혈증), 성인병 사례2(당뇨병)... 심근경색 CASE (현직간호사)
심근경색 CASE (현직간호사) [재활간호][실어증환자][관절염환자][뇌졸중환자][유방암]재활간호의 배경, 재활간호의 과정,...
[재활간호][실어증환자][관절염환자][뇌졸중환자][유방암]재활간호의 배경, 재활간호의 과정,... [심혈관계질환, 심장근육, 심혈관계, 흡연, 협심증]심혈관계질환과 심장근육, 심혈관계질환과...
[심혈관계질환, 심장근육, 심혈관계, 흡연, 협심증]심혈관계질환과 심장근육, 심혈관계질환과... 심혈관계질환(심장질환, 심장병)의 위험요인과 증상, 심혈관계질환(심장질환, 심장병)과 관상...
심혈관계질환(심장질환, 심장병)의 위험요인과 증상, 심혈관계질환(심장질환, 심장병)과 관상... 심장질환(심장병, 심혈관계질환) 부정맥질환, 관상동맥질환, 심장질환(심장병,심혈관계질환) ...
심장질환(심장병, 심혈관계질환) 부정맥질환, 관상동맥질환, 심장질환(심장병,심혈관계질환) ... 심혈관계질환(임상영양학, 고지혈증, 동맥경화, 고혈압, 울혈성신부전, 심근경색, 뇌졸중) PPT
심혈관계질환(임상영양학, 고지혈증, 동맥경화, 고혈압, 울혈성신부전, 심근경색, 뇌졸중) PPT ICU case study, Acute Myocardiac Infarction, AMI 케이스 스터디, 중환자실 케이스스터디, ...
ICU case study, Acute Myocardiac Infarction, AMI 케이스 스터디, 중환자실 케이스스터디, ... 심근경색 간호과정
심근경색 간호과정 [노인복지] 성인병과 성인병이 수반하는 합병증 - 뇌졸증, 고혈압, 심근경색, 동맥경화증, 암
[노인복지] 성인병과 성인병이 수반하는 합병증 - 뇌졸증, 고혈압, 심근경색, 동맥경화증, 암 ccu case) 급성관상동맥증후군 (NSTMI Non ST elevation myocardiac infarction 비 ST절 상승...
ccu case) 급성관상동맥증후군 (NSTMI Non ST elevation myocardiac infarction 비 ST절 상승... 성인간호 심근경색
성인간호 심근경색

















































소개글